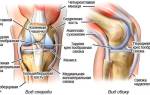
Дисплазия тазобедренных суставов — распространенное ортопедическое заболевание, способное вызвать серьезные проблемы с движением и качеством жизни. Ключевым аспектом диагностики и лечения является оценка углов, характеризующих состояние суставов. В статье рассмотрим нормы углов при дисплазии тазобедренных суставов, что поможет родителям, врачам и ортопедам правильно интерпретировать результаты обследования и принимать обоснованные решения о лечении. Понимание этих норм позволит своевременно выявлять отклонения и предотвращать осложнения.
Диагностические критерии
Симптомы дисплазии тазобедренного сустава могут проявляться у младенцев. При правильном обследовании и лечении к году ребёнок становится здоровым и начинает самостоятельно передвигаться.
В тяжёлых или запущенных случаях, с клиническими и рентгенологическими признаками вывихов или подвывихов, потребуется серьёзное лечение, включая хирургическое вмешательство и реабилитацию. В таких ситуациях одежда для детей с дисплазией должна учитывать необходимость ношения гипса или специальных шин и ортезов. Пеленание должно быть свободным, чтобы не ограничивать движения.
При оценке состояния опорно-двигательной системы новорождённого важно помнить, что элементы костно-мышечной системы ещё не полностью развиты и продолжают формироваться под воздействием внешних и генетических факторов. Это физиологическая норма. Полное формирование тазобедренных суставов занимает несколько лет. Даже на ранних стадиях можно выделить признаки, позволяющие оценить состояние и функциональные возможности суставов, что помогает определить правильность развития тканей тазобедренного сустава.
Эксперты в области ортопедии и педиатрии подчеркивают важность правильной оценки углов при дисплазии тазобедренных суставов. Нормальные значения углов, таких как угол абдукции и угол наклона шейки бедра, играют ключевую роль в диагностике и лечении данного состояния. По мнению специалистов, угол абдукции должен находиться в пределах 60-80 градусов, а угол наклона шейки бедра — около 120-135 градусов. Отклонения от этих норм могут указывать на риск развития артроза и других осложнений. Раннее выявление и коррекция угловых аномалий позволяют значительно улучшить прогноз и качество жизни пациентов. Важно, чтобы родители обращались к специалистам при первых признаках дисплазии, чтобы избежать серьезных последствий в будущем.

Нормальные углы в тазобедренном суставе
Норма для тазобедренного сустава оценивается по результатам исследования и специальным таблицам.
Когда ребёнку назначается рентген тазобедренного сустава, на выполненном снимке определяют особые углы между анатомическими составляющими:
- Поперечные углы, носящие название Шарпа, иное название — углы вертлужного входа либо неуточнённые ацетабулярные. Чтобы определить размер, необходимо выполнить измерения: исследуется угол между прямой, проходящей от верхнего края суставной впадины к нижнему, и плоскостью, расположенной в горизонтальном направлении. У новорождённого ребёнка величина его составляет до 40 градусов. У взрослого человека норма угла увеличивается до 51 градуса. Описанный угол влияет на то, насколько головка сустава бедренной кости покрывается краями впадины с боковых поверхностей.
- Сагиттальный угол входа в вертлужную область. Угол образуется двумя прямыми линиями – одна проходит от заднего края суставной впадины к передней, вторая параллельна сагиттальной плоскости. При рождении норма величины составляет 7 градусов, с возрастом возрастает до 17 градусов.
- Угол Вайсберга либо угол СЕ, называют центрально-пограничным. Угол формируется вертикальной прямой и линией, проходящей от центральной точки анатомической головки бедренной кости до боковой стороны впадины, которую хорошо показывает рентген.
- Угол, именуемый вертикально-центральным углом переднего края, или углом VCA. Состоит из прямой (V) и прямой линии, что проходит от центральной точки головки через передний край тени бедренной кости за передним краем суставной впадины. Рентген отобразит данный угол, начиная с ложного угла. Боковой вид бывает развернут на 25 градусов.
- Угол Хилдженрейнера ещё называют углом хряща. Образуется лимбусом и поперечной плоскостью малого таза.
- Угол хирургической шейки бедра. Так называют уголобразуемый продольной осью хирургической шейки и диафизом бедра. Называется углом CCD. У новорождённого ребёнка равняется 150 градусам, у взрослых норма достигает 126 градусов.
Угол, сформированный прямой, соединяющей края впадины и поперечной линией, проходящей через нижние края подвздошных костей, называют ацетабулярным. В норме составляет от 25 до 29 градусов. По мере роста и развития ребёнка происходит окостенение в суставной головке, уменьшается величина этого угла. К тому времени, как ребёнку исполняется год, у мальчиков угол составляет приблизительно 18 градусов, у девочек — 20 градусов.
Небольшие отклонения (в пределах 2 градусов) связаны с индивидуальными особенностями ребёнка, не служат диагностическим признаком наличия дисплазии. Однако полагается внимательно следить за состоянием суставов, чтобы не пропустить патологию и вовремя провести нужное лечение. До года выделяются две критических возрастных точки, когда необходимо в обязательном порядке посетить доктора и провести ультразвуковое исследование сустава. Делать это необходимо в 4 и в 8 месяцев.
| Угол | Норма (градусы) | Описание/Метод измерения |
|---|---|---|
| Угол α (угол центрирования головки бедренной кости) | > 25° (у новорожденных), > 27° (у детей старше 3 месяцев) | Угол между вертикальной линией, проходящей через центр головки бедренной кости, и линией, соединяющей центр головки бедренной кости с центром вертлужной впадины. Измеряется на рентгенограмме. |
| Угол β (угол покрытия) | > 25° | Угол, образованный линией, соединяющей край вертлужной впадины с центром головки бедренной кости, и линией, соединяющей центр головки бедренной кости с центром вертлужной впадины. Измеряется на рентгенограмме. |
| Угол anteversion (угол антеверсии) | 10-20° | Угол между осью шейки бедра и фронтальной плоскостью. Измеряется на рентгенограмме. |
Интересные факты
Вот несколько интересных фактов о дисплазии тазобедренных суставов и углах, связанных с этой патологией:
-
Угол наклона шейки бедра: Нормальный угол наклона шейки бедра у новорожденных составляет примерно 135 градусов. При дисплазии этот угол может быть уменьшен, что приводит к нестабильности сустава и повышенному риску вывиха.
-
Угол абдукции: Угол абдукции тазобедренного сустава у здоровых детей обычно составляет 60-80 градусов. При дисплазии этот угол может быть уменьшен, что затрудняет движение и может привести к болям и ограничению подвижности.
-
Ранняя диагностика: Углы при дисплазии тазобедренных суставов можно оценить с помощью ультразвукового исследования, что позволяет выявить проблему на ранних стадиях. Ранняя диагностика и лечение (например, использование ортопедических устройств) могут значительно улучшить прогноз и предотвратить развитие серьезных осложнений в будущем.

Дополнительные линии для диагностики
Ключевым показателем дисплазии является величина h, отражающая осевое смещение головки тазобедренного сустава. У детей центр окостенения не всегда совпадает с центром головки бедра. Нормой для младенцев считается совпадение центра впадины и центра суставной головки, независимо от угла их расположения. Рентгенография поможет установить положение головки кости.
Аномальные углы при диспластическом процессе
Чтобы провести диагностику дисплазии, пользуются специально рассчитанными углами, имеющими название альфа и бета.
Для измерения угла альфа проводятся прямые между крылом и косой линией, соединяющей нижний край подвздошной кости таза с верхним краем впадины. С целью построения угла бета проводят линию от верхнего предела вертлужной впадины сквозь её центральную часть.
Проведя рентген сустава и костей таза, сделав на снимке необходимые замеры, определяют, имеется норма или патология развития тазобедренного сустава.
При дисплазии области тазобедренного сустава, чаще левого, рентген показывает аномальные углы, приводящие к развитию клинической симптоматики. Чрезмерно увеличенный угол образуемый шейкой и телом бедренной кости в ортопедической практике принято называть coxa vara. Патологически увеличенный угол называют coxa valga. Деформации в тазобедренном суставе воздействуют негативно на коленные суставы, аномалии развития могут сочетаться с одноименной патологией в коленях и районе таза. Ребёнку в этой ситуации потребуется ортопедическое лечение, необходима специальная одежда, позволяющая находиться в шинах или гипсе.

Зависимость углов от возраста ребёнка
Размер углов в суставе зависит от возраста ребенка. Для их измерения проводят рентгенографию и используют таблицы Графа, которые помогают определить норму развития и выявить отклонения при дисплазии. До трех месяцев, когда рентген противопоказан, применяют ультразвуковое исследование. Показатели таблиц Графа позволяют оценить состояние тазобедренного сустава и проверить формирование купола суставной впадины, обозначаемого как угол альфа.
Угол бета показывает правильность формирования хрящей вертлужной впадины. Физиологическая норма для угла альфа — более 60 градусов, угол бета не должен превышать 55 градусов. С возрастом эти показатели изменяются. После четырех месяцев ребенка направляют на рентген для уточнения диагноза и назначения лечения.
Возможные отклонения углов от нормы
Если величина угла альфа находится в диапазоне от 49 до 43 градусов, это служит диагностическим критерием для постановки диагноза «подвывих». Основным критерием в данном случае служит рентген. Величина альфа меньше чем 43 градуса свидетельствует о наличии полного вывиха. Углы бета при этом должны быть больше 77 градусов.
Различают 4 диагностических признака дисплазии суставов:
- Если определяется возрастная норма образования тазобедренного сустава, он сформирован на снимке нормально. Пластина выглядит более короткой и расширенной. Угол альфа должен быть шире 60 градусов, угол бета – шире 55 градусов.
- При замедлении образования тазобедренного сустава оценка проводится до трёх месяцев и после трёх месяцев. Диагностируется состояние предвывиха, назначается ортопедическое лечение. Угол альфа варьирует от 43 до 49 градусов, угол бета превышает 70 градусов.
- При развитии у ребёнка подвывиха возможно смешение головки бедра относительно дна вертлужной впадины. Хрящевая ткань в этих случаях остаётся неизменённой. При дальнейшем развитии патологического диспластического процесса появляются структурные деформации хрящевой ткани. Угол альфа при третьем типе составляет меньше 43 градусов, а угол бета – шире 77.
- При вывихе образование тазобедренного сустава осуществляется неправильно.
Подобная схема является весьма приблизительной, в каждом случае показано делать рентген и проводить тщательное обследование у врача. Лечение в каждом случае имеет собственный алгоритм.
Результаты ультразвукового исследования, при которых выявлены признаки 2 типа, свидетельствуют о незрелости суставов и возможном самопроизвольном восстановлении функции и созревании. Возможно также наличие предвывиха.
После того, как была проведена оценка величины и характера углов, назначается ортопедическое лечение, которое может быть как консервативным, так и оперативным. Это будет целиком зависеть от степени выраженности патологического процесса. Для лёгких случаев применяется специальная одежда.
С целью коррекции дисплазии применяются специальные распорки и шины. Для таких случаев ребёнку подбирается специальная одежда, не стесняющая движений и позволяющая носить специальные ортопедические устройства.
Чем раньше выявлено заболевание, тем эффективнее лечение. Основные методы лечения должны включать массаж и лечебную гимнастику. Это позволит укрепить мускулатуру, ускорить выздоровление. Тазобедренный сустав фиксируется посредством широкого свободного пеленания. Назначается ношение специальных стремян. В запущенных случаях применяется гипсовая повязка. При неэффективности проводимого консервативного лечения проводится оперативное вмешательство.
Почему это болезнь?
Дисплазия — это термин, описывающий нарушения в формировании клеточных структур, тканей и органов. Дисплазия тазобедренного сустава указывает на его неправильное развитие. Этот сустав, самый крупный в организме, расположен в тазовой кости и удерживается связками.
Вертлужная впадина — область, где головка бедра соединяется с тазовой костью. При недоразвитии впадины или других компонентов сустава их взаимодействие становится недостаточно плотным. Если связки растягиваются из-за травмы или других факторов, головка бедра может выйти из вертлужной впадины.
С этой проблемой могут столкнуться родители детей младше одного года из-за особенностей рождения. У новорожденных связки обладают высокой эластичностью, что облегчает прохождение через родовые пути, но может привести к недоразвитию тазобедренного сустава.
После рождения начинается активное развитие сустава, особенно в первый месяц жизни. У некоторых детей это развитие может идти неправильно. Частота таких случаев варьируется в зависимости от страны и культурных традиций, и врачи отмечают, что это происходит примерно у одного из двадцати до одного из пятидесяти новорожденных.
Более высокий уровень тазобедренной дисплазии наблюдается в странах, где распространено пеленание новорожденных и выравнивание их ножек. Эти процедуры могут способствовать выпадению сустава из вертлужной впадины.
Точные причины дисплазии у новорожденных до сих пор не установлены. Однако врачи заметили, что из десяти случаев девять приходятся на девочек, особенно первенцев. Специалисты считают, что гормональные изменения во время беременности влияют на связки, делая их более растянутыми. Это воздействие особенно заметно на девочках, находящихся в утробе, что делает новорожденных девочек-первенцев более уязвимыми.
Степени и виды дисплазии
Дисплазия может быть разной степени, а именно:
- Первой, или предвывих. При ней происходят незначительные нарушения в развитии сочленения, но его смещения не происходит.
- Второй, или подвывих, при которой частично из вертлужной впадины выходит головка бедра.
- Третьей, или вывих.
К самой сложной степени относится именно вывих. При нем головка бедра полностью покидает впадину, из-за чего освободившееся пространство быстро заполняется соединительной тканью. По этой причине настоятельно рекомендуется вправлять вывих как можно скорее.
Незначительные нарушения в развитии сустава можно выявить с помощью ультразвукового исследования, которое покажет некоторые изменения в самой вертлужной впадине. Но это заболевание может отличаться не только по степени, но и по видам. Всего врачи отмечают следующие виды дисплазии тазобедренного сустава:
- Ацетабулярная, при которой происходят патологические процессы в самой вертлужной впадине.
- Ротационная, при которой кости располагаются неправильно.
- Недоразвитость сочленений на проксимальном отделе бедренной кости.
В некоторых случаях могут наблюдаться случаи выскальзывания головки бедра из впадины, но со временем такое нестабильное поведение проходит.
Родителям нужно быть внимательным к своим малышам, поскольку сам он сказать о наличии какой-либо проблеме в бедре не сможет. Признаками того, что требуется врачебная помощь, являются:
- При движении сочленение издает щелчок или хруст.
- Складки возле ягодиц малыша расположены неравномерно.
- Если разводить ему ножки, то можно отметить явную ограниченность их движения.
- При сгибании ножек в положении лежа на боку явно видно, что коленка одной ноги располагается ниже другого.
А может появиться дисплазия в более поздний период или у взрослого человека? Сама по себе она не возникнет, если в первый год жизни ребенка его родители приняли все необходимые меры. Только в том случае, когда у малыша эта патология не выявлена в первый год жизни, не приняты все необходимые меры, она будет беспокоить его и впоследствии.
Если запустить этот патологический процесс, то ребенок может остаться инвалидом на всю оставшуюся жизнь. Даже хирургическое вмешательство, к которому потом можно будет прибегнуть, не устранит всех пагубных последствий своевременно не выявленной проблемы.
Что считается нормой?
Когда можно утверждать, что у ребенка отсутствуют патологии? Для этого необходимо провести измерения и сравнить их с данными таблицы Графа, где указаны нормы для углов:
- Альфа — формирование купола вертлужной впадины.
- Бета — развитие хрящевой зоны.
В первые три месяца углы считаются нормальными, если:
- Альфа превышает 60°.
- Бета составляет менее 55°.
Если углы в норме, диагноз дисплазия не ставится. С ростом ребенка показатели тазобедренных суставов могут изменяться. На четвертом месяце, при подозрении на дисплазию, назначают рентген суставов.
Вывих у ребенка диагностируется, если:
- Угол альфа в диапазоне 43–49°.
- Угол бета превышает 77°.
Если угол альфа ниже 43°, это также указывает на вывих.
Важно помнить, что только специалист может правильно интерпретировать данные. На основе результатов врач определяет степень патологии и назначает лечение.
Для своевременного выявления проблем с тазобедренными суставами рекомендуется записаться на консультацию к ортопеду при подозрениях на дисплазию или в рамках профилактического осмотра. Если врач заподозрит проблему, он направит ребенка на ультразвуковое исследование.
Такое обследование можно пройти в детской поликлинике или лицензированном медицинском центре. В частных учреждениях стоимость процедуры может варьироваться от 500 до 1500 рублей в зависимости от региона.
Как предупредить?
Врачи обратили внимание, что если исключить пеленание ножек малышей, статистика этой патологии резко улучшается, она встречается в десятки раз реже.
Например, только применение широкого пеленания в Японии в 1971 году снизило статистику появления дисплазии с 3% до 0,2% — в 15 раз! Это стало возможным вследствие действия государственной программы. До этого момента японских детей традиционно пеленали, выпрямляя им ножки.
При широком пеленании ножки ребенка не сводятся. Если по каким-то причинам этого сделать не удается, то между ними вставляется подушка, небольшая мягкая игрушка.
Сам факт широкого пеленания в корне меняет статистику, улучшает здоровье малышей, снижает риск появления и развития дисплазии.
Еще одним профилактическим методом, который прочно вошел в жизнь современных родителей, является применение одноразовых подгузников. Они не только стоят на страже спокойствия родителей и их ночного отдыха, но и способствуют избавлению от дисплазии. Особенно когда подгузник наполняется.
Если есть подозрение на эту патологию тазобедренных суставов, можно покупать памперсы на несколько размеров больше. Тем более этой рекомендации следует придерживаться родителями тех девочек, которые входят в группу риска.
Важно знать! Если в семье кто-то из родственников страдал от дисплазии, высока вероятность, что и у новорожденного ребенка тоже она будет. Поэтому такие родители должны обратить самое пристальное внимание и применять различные профилактические меры.
Часто для удобства родители используют такие средства, как:
- Рюкзаки для переноски.
- Так называемые кенгуру.
- Автомобильные кресла для детей.
Применять их можно и нужно, но только в том случае, если они правильные. К ним не относятся любые приспособления, в которых ребенок вынужден долгое время находиться со сведенными ногами. Они категорически противопоказаны!
Важно помнить, что в таких устройствах у ребенка доги должны быть разведены. Бороться с неправильными приспособлениями тоже можно. Для этого используются подушки или мягкие игрушки, которые закрепляются между ног малыша.
Чтобы предупредить негативные последствия от дисплазии тазобедренных суставов, к ортопеду за консультацией нужно обращаться как можно раньше, не позже шестимесячного возраста малыша. Игнорировать осмотр нельзя. Ведь, например, в России на 20–25 родившихся малышей у одного выявляется дисплазия суставов. И преимущественно в эту печальную статистику попадают именно девочки.
Несвоевременное выявление и устранение проблемы приводит к тому, что уже у повзрослевшего ребенка вырабатывается неправильная походка и осанка, он испытывает серьезные трудности с опорно-двигательным аппаратом.
Причины и признаки дисплазии
Заболевание может возникнуть по следующим причинам:
- генетическая предрасположенность;
- преждевременные роды;
- многоплодная беременность;
- тазовое предлежание плода.
Диагностика назначается при наличии следующих симптомов:
- заметная разница в длине ног;
- ограниченные движения одной из ног в области бедра;
- щелчки при разведении ног;
- асимметрия кожных складок;
- повышенный мышечный тонус в ногах.
Если у ребенка есть хотя бы один из этих симптомов, назначают ультразвуковое исследование. Процедура безопасна и может быть проведена с одного месяца жизни.
Подготовка к УЗИ
Этот тип диагностики требует определенной подготовки. Чтобы получить достоверные результаты, малыш должен пребывать в неподвижном положении. За 30 минут до УЗИ нужно покормить ребенка.
Делать обследование лучше, когда малыш здоров и у него ничего не болит. А еще хорошо, чтобы он поспал и был в отличном настроении.
Проводить УЗИ тазобедренного сустава можно детям месячного возраста, так как этот метод не оказывает на детское здоровье негативного влияния. Ребенка кладут на кушетку, маме стоит взять одеяло, чтобы постелить, далее наносится на обследуемую область специальный гипоаллергенный гель. Доктор аккуратным движением проводит датчиком и осматривает бедра, мягкие ткани и прилегающие кости.
Противопоказания к проведению УЗИ
Данный метод диагностики имеет противопоказания. Основная причина, по которой не рекомендуется проверка углов на УЗИ, — окостенение головки бедренной кости, развивающееся у детей в возрасте от 2 до 7 месяцев. Специалисты советуют проводить диагностику с 1 месяца.
Раннее выявление отклонений от нормы углов позволит обеспечить эффективное лечение и восстановление подвижности у малыша в правильном анатомическом положении.
Как проводится расшифровка результатов?
Расшифровка нормы углов осуществляется врачом-ортопедом. При помощи специальных фигур, которые сравниваются с распечаткой результатов, такой способ помогает определить, есть ли у ребенка дисплазия и какая ее степень. Основное внимание концентрируется на главной линии, ее проводят вначале ягодичной мышцы и по поверхности подвздошной кости.
Дисплазия у детей определяется, исходя из нормы углов бета и альфа. Бета углы нужны для оценки развития хряща в вертлужной впадине, а углы альфа — для костного купола. Только после оценки результатов врач может сделать выводы о том, на какой стадии пребывает дисплазия. Все данные сравниваются с таблицей нормы углов для детей.
Результаты
Этот метод исследования позволяет врачу установить угловые параметры у детей до 8 месяцев и определить тип суставной патологии.
Классификация нормы углов
- Тип 1б — когда костный выступ находится в сглаженном состоянии, 1а — когда костный выступ заостренный. В этом случае дисплазия у детей не наблюдается. Норма углов: бета ниже 55, альфа выше 60 градусов.
- Следующий тип 2а и 2б выявляется у 3 месячного малыша — тазобедренный сустав считается незрелым. Углы: бета выше, чем 55, альфа градус — от 50 до 59. В данном случае наблюдается округлый костный выступ, головка центрированного типа, широкий хрящ, а костная часть покатая. Такая дисплазия требует наблюдения до 4 месяцев, после чего при необходимости можно начинать лечение.
- Тип 2с считается предвывихом — крыша костной части закруглена, однако, хрящевая часть плохо покрывает центрированную головку. Показатели углов: бета от 70 до 77, альфа 43 до 50 градусов. У детей данный показатель не является нормой и требует лечения.
- 3 тип — это подвывих. Угол бета выше 77, альфа выше 43. Хрящ практически не заметен, а головка в эксцентричном положении. У таких детей, начиная с 3 месяцев есть риск развития процессов дегенеративного типа, которые могут привести к появлению коксартроза.
- Последний 4 тип — это вывих бедра. Бета выше 77, альфа является равным 43 градусам. Такие показатели можно расценивать, как значительное превышение нормы. В таком случае ацетабулярная впадина пуста, а головка расположена вне суставной полости. Таким детям требуется незамедлительное лечение.
Итак, зачем же нужно УЗИ тазобедренных суставов для грудничков? Такой тип диагностики является практически единственным и наиболее точным для выявления дисплазии. Если патология выявлена на первом месяце жизни ребенка, ее можно легко вылечить при помощи специальных массажей.
Дисплазия тазобедренных суставов: симптомы
Дисплазия тазобедренного сустава — это состояние, характеризующееся недостаточным развитием тканей сустава. Обычно это рассматривается как начальная стадия вывиха или предвывиха. Без своевременной помощи в ранние месяцы жизни возрастает риск инвалидности.
Данная проблема распространена: дисплазия наблюдается почти у каждого четвертого новорожденного. Однако у многих из них сразу после родов происходит самопроизвольное вправление вывихнутой головки бедра, и конечность развивается нормально. Дисплазия связана с несоответствием суставных поверхностей, чаще всего возникающим при тазовом предлежании с перекрещиванием ног, что мешает нормальному развитию вертлужной впадины и головки бедренной кости. У новорожденных тазобедренный сустав имеет высокую степень нестабильности, что связано с необходимостью обеспечить оптимальное положение для прохождения через родовые пути.
При дисплазии отмечается задержка в развитии точек окостенения. Ядра окостенения меньше по размеру и появляются на рентгеновских снимках позже обычного, а процесс их окостенения затягивается. При подвывихе или вывихе наблюдается смещение ядер окостенения. У девочек ядра окостенения появляются примерно в 4 месяца, у мальчиков — в 6, но в некоторых случаях могут начать окостеневать позже, что может указывать на наследственные метаболические расстройства.
Во время родов может произойти вывих или подвывих, так как тазобедренный сустав состоит в основном из хрящевой ткани, а конгруэнтность суставных поверхностей невысока. Головка бедренной кости может легко выходить из своего суставного ложа, что способствует вывиху. В редких случаях это может привести к разрыву тканей бедра, требующему экстренной хирургической помощи.
Если в первые дни жизни не предпринять меры, вывих может закрепиться из-за формирования точки окостенения в головке бедренной кости и увеличения мышечного напряжения. Это может привести к уменьшению относительной длины конечности и появлению хромоты к году.
При дальнейшем движении возможно смещение бедренной кости к передненижней ости тазовой кости, что нарушает ходьбу. Без помощи на этом этапе ребенку может грозить инвалидность и утрата способности к прямохождению.
Где сделать рентген тазобедренного сустава
Этой проблемой занимаются не только детские ортопеды, но и травматологи, педиатры, рентгенологи. В любой частной клинике или государственной, где есть необходимая аппаратура, можно сделать рентгеновский снимок дисплазии тазобедренных суставов.
Для того чтобы предотвратить развитие заболевания, следует уже на ранних этапах жизни малыша провести тщательную диагностику. Она должна складываться из данных общего осмотра, а также включать в себя информацию, полученную при различных инструментальных исследованиях.
На первых месяцах жизни установить наличие дисплазии тазобедренных суставов или вывиха довольно сложно. Это обусловлено тем, что ребенок еще не ходит, его мышцы слегка атрофированы, что и создает видимость нормальной конечности и не дает визуально определить длину конечности. Единственным симптомом, который может указать на наличие заболевания дисплазия тазобедренных суставов, является “симптом щелчка”. Для него характерно появление специфического звука при вправлении вывихнутой конечности (помимо этого, для заболевания дисплазия тазобедренных суставов характерно довольно легкое и свободное вывихивание головки бедра и ее обратная репозиция). Частое вправление и смещение головки кости может привести к своеобразной “недостаточности сустава”, при которой бедро сможет самопроизвольно вправляться и вывихиваться без приложения большой силы. Однако такое состояние встречается у малышей старше года, у которых капсула и связки уже стали эластичными, и при этом они поспособствовали дополнительному смещению за счет своей структуры.
При первых попытках ребенка к ползанию и ходьбе такую патологию определить уже легче. Визуально наличие вывиха или подвывиха уже можно определить по смещению симметрии кожных складок. Уже можно заметить несоответствие конечностей в длине (относительное укорочение). В диагностике может помочь и попытка разведения ножек младенца. Если обратить внимание на ножки малыша во время его сна, можно определить симптом наружной ротации бедра (во сне происходит расслабление мышц конечности, из-за чего нога и принимает положение, при котором она становится слегка повернутой кнаружи). В норме, если отводить бедра новорожденному, они должны ложиться на поверхность стола. У более взрослого ребенка (до года) отведение в норме должно составлять около 60 градусов. Если же с какой-либо стороны оно меньше нормы, то следует заподозрить патологию сустава.
Рентген тазобедренного сустава: подготовка грудничка и детей старшего возраста
Несмотря на симптомы, рентгенологические методы остаются наиболее эффективными для диагностики дисплазии, позволяя установить диагноз с точностью около 70%.
У родителей часто возникает вопрос о безопасности рентгенографии суставов для детей. Как это влияет на здоровье?
Ответ неоднозначен. Рентген может быть вреден: радиационное воздействие на детский организм увеличивает риск гематологических и онкологических заболеваний. Однако при контроле дозы облучения можно выявить проблемы с опорно-двигательной системой с минимальным риском для здоровья ребенка. Для младенцев до 3 месяцев рекомендуется избегать рентгеновских исследований и использовать ультразвук. С ростом ребенка (до года) рентген становится допустимым, но только при строгом контроле дозы облучения.
В целом, для диагностики суставных патологий предпочтительнее использовать УЗИ, а рентген — с года.
Дисплазия тазобедренного сустава: рентгенограмма
В первую очередь необходимо обратить внимание на положение ребенка. В норме снимок тазобедренного сустава должен проводиться в лежачем положении малыша с выпрямленными и вытянутыми вдоль ножками. Ни в коем случае нельзя сгибать конечности в тазобедренных суставах, так как это создаст предпосылки для ложной диагностики дисплазии. Другим нюансом, часто проявляющим себя во время расшифровки снимков, является умение правильно отличить патологическое расположение суставных поверхностей от нижней границы нормы.
У новорожденных рентген тазобедренного сустава проводится в лежачем положении, но с приведением ножек к телу и некоторой внутренней ротацией. Таз малыша при этом должен плотно прилегать к кассете для того, чтобы не было погрешностей во время записи снимка. Половые органы детей необходимо защитить специальным свинцовым фартучком или пластиной для предотвращения поражения гонад и развития последующего бесплодия или патологии репродуктивной системы и гормонального фона. Крайне важно удержать малыша во время проведения процедуры рентгена, так как мало какой ребенок будет лежать смирно и ждать, пока врачи сделают все, что им нужно. Поэтому для предотвращения излишней подвижности и активности малыша рекомендуется его уложить спать перед процедурой рентген либо же просто спокойно с ним разговаривать, петь, чтобы малыш не испугался и не начал двигать ножками и ручками.
Особое внимание при расшифровке снимка уделяется основным суставным структурам, таким как вертлужная впадина, отношению головки бедренной кости и самой впадины.
Для того чтобы наиболее полноценно их оценить, рекомендуется делать рентген в нескольких проекциях. Все усложняется тем, что при создании нескольких снимков доза облучения значительно увеличивается, из-за чего необходимо сразу же правильно уложить малыша и не допустить его движений, так как повторный снимок делать будет крайне опасно.
Рентген: пример особенности проведения диагностики
При рентгенологическом исследовании важно учитывать несколько аспектов. У детей в суставах преобладают хрящевые ткани, что затрудняет визуализацию суставной полости. Поэтому применяются специальные схемы для рентгенографии.
После рентгенографии необходимо правильно интерпретировать ключевые показатели. Для этого используется схема Хильгенрейнера, позволяющая анализировать параметры сустава у ребенка: ацетабулярный угол, расстояние от линии Хильгенрейнера до метафизарных пластинок (h) и расстояние от дна вертлужной впадины до h (величина d).
Ацетабулярный угол определяется между двумя параллельными линиями: одной, проведенной через ипсилон-образные хрящи, и другой, касательной к краям суставных впадин. У детей младше 3 месяцев этот угол составляет около 30 градусов и к году уменьшается до 20 градусов.
Величина h измеряется от горизонтальной линии Хильгенрейнера до центра метафизарной пластинки проксимального отдела бедренной кости. Этот показатель указывает на смещение головки бедренной кости относительно вертлужной впадины. В норме h должна быть одинаковой с обеих сторон и находиться в диапазоне от 9 до 12 см. Снижение или различия в этом показателе могут свидетельствовать о патологии.
Расстояние от дна вертлужной впадины до h показывает латеральное смещение головки бедренной кости. Этот показатель также должен быть равным с обеих сторон и в норме составляет около 15 мм.
Преимущество схемы Хильгенрейнера в том, что она предоставляет информацию о трехмерной проекции сустава и позволяет выявить незначительные изменения на ранних стадиях заболевания. Схема получила признание благодаря своей надежности в интерпретации рентгеновских снимков.
Для повышения точности диагностики используются вспомогательные линии: линии Шентона и Кальве. Линия Шентона — это продолжение окружности вертлужной впадины на медиальную поверхность шейки бедра. Она нарушается при латерально-проксимальном смещении бедра. Линия Кальве соединяет наружный край подвздошной кости и верхний край шейки бедра. При подвывихе или вывихе эта дуга прерывается, что может указывать на нарушение целостности сустава.
Схемы рентгена
Еще получили распространение в диагностике дисплазии тазобедренного сустава следующие схемы:
- Схема Рейнберга. Для ее использования на рентгеновском снимке проводятся несколько линий: линия А, проведенная горизонтально через верхушки У-образных хрящей и через центры точек окостенения в головках бедер; через верхнелатеральный выступ вертлужной впадины проводится вертикальная линия Б. Кроме того, проводится срединная крестцовая линия. Оценка состояния по данной схеме проводится следующим образом — в первую очередь оценивается расстояние между срединной линией и линией Б. На основании полученного расстояния между ними проводится второстепенная линия Б1 с параллельной стороны тела. При одностороннем вывихе линия Б проводится со стороны здоровой конечности, и только потом уже — с пораженной. При наличии врожденного вывиха бедра проксимальный конец бедренной кости располагается выше линии А и находится снаружи от проведенной линии Б. Кроме того, используется такой опознавательный знак, как нижний край шейки бедра. Его контур в норме должен пересекать нижний контур паховой кости (ее горизонтальной ветви) и составлять правильную линию (линию Шентона).
- Схема Омбредана. Снимок для оценки по данной схеме проводится несколько вертикально. На снимке визуально проводят горизонтальную линию через синостозы между подвздошной и лонной костями. Вертикально проводится перпендикуляр, который опускают на наружный край вертлужной впадины. В норме данный перпендикуляр визуально делит полость сустава на 4 квадранта. В каждом из квадрантов оценивают его составляющие (в нижнем внутреннем квадранте в норме должны проецироваться ядра окостенения головок бедренных костей). При подвывихе данное ядро располагается в наружном нижнем квадранте, а при вывихе — в наружном верхнем.
Другие способы диагностики
Если рентгенологическое исследование не дает четкой картины состояния сустава, стоит рассмотреть компьютерную томографию. Этот метод предоставляет более детальную информацию, позволяя точнее анализировать суставные поверхности.
Во время процедуры костные структуры становятся четче, но это может затруднить различение границы нормального хряща и расширенной суставной щели.
Если компьютерная томография также не дает результатов, рекомендуется артрография. Этот метод предназначен для исследования суставов, включая суставные поверхности и щель. Он сопоставим по надежности с рентгенографией. Полная оценка состояния сустава и его механики помогает прогнозировать развитие заболевания и необходимость замещающих операций.
На основе рентгенодиагностики можно составить план лечения для ребенка. Если отклонения незначительные, ситуацию можно исправить с помощью тугого пеленания и специальных устройств, таких как стремена Павлика. При более серьезных изменениях могут потребоваться радикальные методы коррекции, такие как гипсование или вытяжение.
Не пытайтесь самостоятельно исправить несоответствие в ногах малыша без консультации врача, так как это может привести к серьезным последствиям.
Рентгенодиагностика: противопоказания
Имеются и некоторые противопоказания для проведения рентгенодиагностики. В первую очередь, следует отметить проблемы с иммунной системой. Иммунодефицит, подкрепленный рентгеновским излучением, может поспособствовать изменениям в костном мозге, после чего при излечении дисплазии и вывиха тазобедренного сустава придется обращаться к гематологам.
Другим противопоказанием к проведению процедуры рентген является предрасположенность малыша к онкологии (если быть точным, то лучевой болезни).
С осторожностью следует делать рентген детям с выраженными дефектами метаболизма, при слабом питании тканей, при явной атрофии, с уже имеющимися проблемами с костями (ювенильный идиопатический остеопороз).
По возможности лучше все же отказаться от проведения процедуры рентген — как-никак это малыш, организм которого крайне восприимчив к воздействию рентгеновских лучей. Не стоит портить ему здоровье этим методом. Соглашаться на нее или нет — решать вам, однако не всегда вред, полученный в результате облучения, стоит излечения врожденного вывиха.
Исходя из всего, что было сказано выше, можно понять, что рентгенодиагностика при дисплазии тазобедренных суставов у детей является практически незаменимым методом исследования. Несмотря на всю его вредность, только рентген может дать полную картину происходящего в суставе и помочь в определении лечения. Несомненно, важным является и правильная укладка малыша, контакт во время ее осуществления малыша с мамой. Главное — правильное дозирование лучевой дозы и грамотное расположение малыша под рентгеном, и тогда можно навсегда забыть о проблемах с тазобедренными суставами.
Что становится показанием к проведению процедуры
Профилактические процедуры проводятся всем новорожденным в возрасте одного месяца. Врач может назначить ультразвуковое исследование и в другие сроки при наличии показаний.
Во время обследования могут быть выявлены дисплазия, вывихи или подвывихи. Если проблему не обнаружить на ранних этапах и не начать лечение, это может привести к нарушениям походки и движений в будущем, а также увеличить риск артрозов и других заболеваний опорно-двигательной системы.
Наиболее подвержены этим нарушениям дети, родившиеся преждевременно или имеющие генетическую предрасположенность. В группу риска входят малыши, появившиеся в результате многоплодной беременности, и те, кто родился в тазовом предлежании.
Заподозрить возможные отклонения можно по следующим признакам:
- одна нога длиннее другой;
- движения ногами вызывают дискомфорт, наблюдаются ограничения в движениях;
- при отведении ноги в сторону слышен щелчок или хруст;
- кожные складки на обеих ногах не совпадают;
- отмечается мышечный гипертонус нижних конечностей.
Ультразвуковое исследование занимает немного времени и не вызывает облучения. Звуковые колебания обеспечивают надежную и точную информацию о состоянии органов.
Ход обследования
Единственное условие во время проведения процедуры – это нахождение в обездвиженном состоянии. В противном случае будут получены недостоверные результаты. Чтобы малыш лежал спокойно, за 30 минут до процедуры его нужно накормить. Если времени пройдет меньше, то возрастает риск срыгивания. Рекомендовано, чтобы на момент проведения УЗИ ребенок был здоров и его ничего не беспокоило.
Ребенка укладывают на кушетку. На исследуемую область наносят гель, который не вызывает раздражения и других нежелательных реакций. Специальным датчиком, который водится по паховой области, собирается необходимая информация. Потребуется перевернуть ребенка сначала на один бок, потом на другой.
Противопоказаний к проведению УЗИ у грудничков не имеется.
Рентген может быть назначен для уточнения диагноза. Во время процедуры нужно лежать спокойно и обязательно должны быть использованы защитные накладки.
Когда сделан рентген, признаки дисплазии будут выглядеть в виде смещения головки кости бедра от центра впадины, несоответствия размеров впадины и головки, изменения положения поверхности вертлужной впадины.
Показатели нормы и отклонений
Расшифровку результатов рентгеновского или ультразвукового исследования выполняет врач-ортопед. На основе данных он строит геометрические фигуры и измеряет углы, сравнивая их с установленными нормами для постановки диагноза.
Для детей в возрасте одного месяца нормой является прямоугольный выступ вертлужной впадины, где располагается головка бедра, покрытая губой. Нормальные значения углов: альфа больше 60 градусов, бета меньше 55 градусов. Дисплазия определяется по изменениям в костном выступе, вертлужной впадине и головке бедра.
Дисплазия имеет три степени тяжести:
- Первая степень — предвывих бедра. Наблюдается недоразвитие костей и хрящей, мышцы и связки в норме, смещения головки нет.
- Вторая степень — подвывих бедра. Головка бедренной кости немного смещается от впадины. Углы: альфа около 45 градусов, бета около 75 градусов. Требуется лечение.
- Третья степень — вывих. Головка бедренной кости полностью выходит за пределы впадины. Углы: альфа 43 градуса, бета больше 77 градусов. Обычно требуется хирургическое вмешательство.
Для детей старше шести месяцев нормы показателей отличаются.
Что собой представляет заболевание
На приеме у ортопеда у ребенка разводятся в разные стороны ножки, и если бедра касаются стола, образуя угол в 90 градусов, то это норма.
Очень часто малышам на основе рентген данных ставят диагноз – дисплазия. При раннем обращении к врачу и выполнении всех его рекомендаций диагноз в скором времени может быть исключен. Дисплазия – это заболевание, при котором нарушается норма измерений угла между шейкой бедра и его телом.
В основном это означает врожденную незрелость тазобедренных суставов. Изменяется подвижность головки бедренной кости внутри сустава. Одновременно нарушается развитие соединительной ткани. Если дисплазия установлена уже в родильном доме, то незамедлительно нужно вставать на учет к врачу-ортопеду. Он проведет дополнительное обследование, назначит УЗИ. Если ребенку больше 6 месяцев, то назначают рентген суставов.
О дисплазии свидетельствует неправильное расположение кожных складок и их глубина. Врач осматривает складки под ягодицами, коленями и в паху.
В легких случаях дисплазии назначают массаж и специальную гимнастику. В более серьезных случаях лечить удается с помощью специальных приспособлений: шины Фрейка или стремена Павлика.
Исправление патологии
Лечение назначается даже при отсутствии явных признаков, если рентген показывает отклонения.
Методы лечения могут включать консервативные подходы к коррекции патологий тазобедренных суставов:
- Широкое пеленание помогает вправить вывих, сохраняя свободу движений.
- Стремена Павлика при дисплазии способствуют отведению ножек при сгибании.
- Применение гипсовых повязок.
- Физиотерапевтические процедуры (массаж, электрофорез, иглорефлексотерапия, ультразвук).
Если эти методы неэффективны, возможно хирургическое вмешательство: открытое вправление вывиха бедра или эндоскопическое лечение.
Массаж имеет свои особенности, которые важно учитывать родителям при выполнении в домашних условиях.
- Сеанс начинается с легких поглаживаний наружной части бедра, колена, голени и стопы.
- Затем переходят к более интенсивным движениям-растираниям, особенно в области мышц, связок и сухожилий, включая круговые растирания.
- Массаж охватывает область спины, начиная с поглаживаний и переходя к ягодицам и задней поверхности бедра, с добавлением легких похлопываний.
Важно избегать сильных надавливаний и не затрагивать области с лимфатическими узлами.
Лечение сопровождается периодическими рентгенологическими исследованиями. Даже после устранения проблемы и завершения лечения массаж и гимнастические упражнения должны продолжаться. Необходимо придерживаться специального двигательного режима.
Роль физиотерапии в коррекции дисплазии
Физиотерапия играет ключевую роль в коррекции дисплазии тазобедренных суставов, обеспечивая комплексный подход к лечению и реабилитации. Дисплазия тазобедренных суставов — это аномалия развития, которая может привести к различным проблемам с суставами, включая болевой синдром, ограничение подвижности и раннее развитие остеоартрита. В этом контексте физиотерапия направлена на улучшение функционального состояния суставов, укрепление мышечного корсета и восстановление нормального диапазона движений.
Одним из основных методов физиотерапии является лечебная физкультура, которая включает в себя специальные упражнения, направленные на развитие мышечной силы, гибкости и координации. Упражнения подбираются индивидуально в зависимости от степени выраженности дисплазии и возраста пациента. Важно, чтобы занятия проводились под контролем квалифицированного специалиста, чтобы избежать травм и усугубления состояния.
Кроме того, физиотерапевтические процедуры, такие как ультразвуковая терапия, электростимуляция и магнитотерапия, могут быть использованы для уменьшения болевого синдрома и воспалительных процессов. Эти методы способствуют улучшению кровообращения в области тазобедренного сустава, что, в свою очередь, способствует более быстрому восстановлению тканей и улучшению их функциональности.
Также важным аспектом является использование ортопедических средств, таких как специальные стельки, бандажи или корсеты, которые помогают поддерживать правильное положение суставов и снижают нагрузку на них. Физиотерапевт может рекомендовать такие средства в зависимости от индивидуальных особенностей пациента и степени дисплазии.
Не менее важным является и психологический аспект реабилитации. Дисплазия тазобедренных суставов может вызывать у пациентов чувство тревоги и неуверенности в своих силах. Физиотерапевт, как правило, работает не только с физическими аспектами, но и с эмоциональным состоянием пациента, помогая ему справиться с негативными эмоциями и повысить уровень мотивации к занятиям.
Таким образом, физиотерапия является важным компонентом комплексного подхода к лечению дисплазии тазобедренных суставов. Она способствует не только улучшению физического состояния пациента, но и повышению качества его жизни, что делает ее незаменимой в процессе реабилитации.
Вопрос-ответ
Каковы основные углы, которые оцениваются при дисплазии тазобедренных суставов?
При дисплазии тазобедренных суставов основными углами, которые оцениваются, являются угол наклона ацетабулярной впадины и угол Шентон. Эти углы помогают определить степень развития и стабильности сустава, а также выявить возможные аномалии.
Каковы последствия неправильной оценки углов при дисплазии?
Неправильная оценка углов может привести к неправильному диагнозу и, как следствие, к неэффективному лечению. Это может вызвать дальнейшие проблемы с суставом, такие как артрит, боли и ограничение подвижности в будущем.
Как часто необходимо проводить контроль углов у детей с дисплазией тазобедренных суставов?
Контроль углов у детей с дисплазией тазобедренных суставов рекомендуется проводить регулярно, особенно в первые годы жизни. Обычно это делается каждые 3-6 месяцев, чтобы отслеживать развитие и корректировать лечение при необходимости.
Советы
СОВЕТ №1
Регулярно проходите обследования у ортопеда, особенно если у вас есть предрасположенность к дисплазии тазобедренных суставов. Это поможет выявить проблемы на ранних стадиях и предотвратить осложнения.
СОВЕТ №2
Обратите внимание на физическую активность. Упражнения, направленные на укрепление мышц вокруг тазобедренного сустава, могут помочь улучшить его стабильность и снизить риск дальнейших проблем.
СОВЕТ №3
Следите за правильной осанкой и техникой движений в повседневной жизни. Это поможет снизить нагрузку на суставы и предотвратить их износ.
СОВЕТ №4
Изучите информацию о правильной обуви. Неподходящая обувь может усугубить проблемы с суставами, поэтому выбирайте модели с хорошей поддержкой и амортизацией.