Операция по замене тазобедренного сустава — важный шаг к восстановлению подвижности и улучшению качества жизни пациентов с заболеваниями суставов. Успешное завершение хирургического вмешательства — это лишь начало долгого процесса реабилитации, который критически важен для восстановления функциональности сустава и предотвращения осложнений. В статье рассмотрим основные этапы реабилитации, рекомендации и упражнения, которые помогут пациентам быстрее вернуться к активной жизни и избежать проблем в будущем.
Анатомия тазобедренного сустава
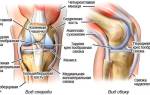
Самым крупным костным сочленением в человеческом организме является тазобедренный сустав. Он испытывает колоссальные нагрузки в течение всей жизни человека, так как является соединением нижних конечностей и таза.
Структуры, из которых образован ТБС:
- головка бедренной кости – верхнее окончание кости в виде шара;
- вертлужная впадина – углубление или воронка в обеих тазовых костях, в которых фиксируется головки бедренных костей;
- суставной хрящ – выстилает вертлужную впадину изнутри и представлен мягкой хрящевой тканью с гелеобразной смазкой, необходим для облегчения и «смягчения» движения головки бедра в суставе;
- синовиальная жидкость – жидкость в виде желе, расположенная в полости сустава, которая обеспечивает питание хряща, а также смягчает трение между поверхностями сустава;
- связки и суставная капсула – состоят из плотной соединительной ткани, призваны удерживать суставные поверхности, обеспечивают стабильность ТБС и предупреждают его вывих.
Движения в ТБС осуществляются за счет сокращений мышц и сухожилий, окружающих сустав. Подобное строение ТБС делает костное сочленение мобильным и обеспечивает движения практически в любой плоскости и направлении. Подобный диапазон движений адекватно обеспечивает опору, ходьбу и производство силовых упражнений.
Зачастую замена ТБС требуется после его серьезного травмирования. Но нередко показаниями к эндопротезированию служат перенесенные болезни костей и/или суставов. Различные дегенеративные процессы в ТБС вызывают боль и нарушают подвижности, а в тяжелых случаях приводят к полному уничтожению головки бедра и других составляющих сустава.
Эндопротезированием ТБС называют сложное и длительное хирургическое вмешательство, во время которого изношенные (разрушенные) части сустава заменяются искусственными. Протез, который замещает «старый» ТБС, носит название эндопротеза, так как устанавливается внутри (эндо-) организма.

Кому необходимо эндопротезирование ТБС
Замена тазобедренного сустава (ТБС) необходима при серьезных повреждениях и нарушениях его функции, что делает ходьбу и физическую активность болезненными или невозможными. При решении о проведении эндопротезирования важно оценить целесообразность операции и ее потенциальные преимущества.
Показания к операции:
- Дегенеративно-дистрофический артроз ТБС (коксартроз) 2-3 степени при двустороннем поражении.
- 3 степень коксартроза одного сустава.
- Коксартроз 2-3 степени одного ТБС с анкилозом другого сустава.
- Болезнь Бехтерева или ревматоидный артрит, приведшие к анкилозу одного или обоих суставов.
- Асептический некроз, при котором головка кости разрушается из-за нарушенного кровообращения или травмы, часто у молодых мужчин.
- Перелом шейки бедра, чаще у пожилых, а также переломы головки бедра (в результате падения или травмы).
- Образование ложного сустава (у пожилых пациентов).
- Дисплазия ТБС, особенно врожденная.
- Заболевания, связанные с нарушением обмена веществ в костях (остеопороз или остеоартрит).
- Злокачественные опухоли головки или шейки бедра, как первичные, так и метастатические.
- Посттравматические артрозы.
- Болезнь Пертеса – омертвение головки бедренной кости.
Основные симптомы, указывающие на необходимость замены тазобедренного сустава:
- Значительное снижение объема движений в ТБС.
- Ограниченная подвижность сустава.
- Сильные боли при движении.
- Длительно сохраняющийся болевой синдром.
| Этап реабилитации | Упражнения и активности | Важные советы и предосторожности |
|---|---|---|
| 1-я неделя (в стационаре) | Пассивные движения в постели, глубокое дыхание, кашлевые упражнения, подъем в сидячее положение с помощью персонала, ходьба с ходунками под контролем персонала. | Избегать сгибания бедра более чем на 90 градусов, не перегружать оперированную ногу, соблюдать рекомендации по приему обезболивающих, следить за состоянием раны. |
| 2-4 недели (дома) | Продолжение пассивных и активных движений в пределах допустимого диапазона, ходьба с ходунками или костылями, упражнения на укрепление мышц бедра и ягодиц (легкие), сидение в удобном кресле с поддержкой спины. | Продолжать избегать резких движений и чрезмерной нагрузки, следить за правильной осанкой, постепенно увеличивать время ходьбы, соблюдать режим отдыха. |
| 4-8 недель | Увеличение нагрузки на оперированную ногу, ходьба без вспомогательных средств (при необходимости с тростью), более интенсивные упражнения на укрепление мышц, восстановление бытовых навыков. | Продолжать следить за осанкой, избегать длительного сидения и стояния, постепенно увеличивать физическую активность, прислушиваться к своему телу и не перегружаться. |
| 8-12 недель и далее | Возвращение к привычной активности (с учетом ограничений), плавание, велоспорт, лёгкая атлетика, упражнения на равновесие и координацию. | Продолжать укреплять мышцы, поддерживать гибкость сустава, регулярно заниматься физическими упражнениями, при необходимости консультироваться с врачом или физиотерапевтом. |
Интересные факты
Вот несколько интересных фактов о реабилитации после операции по замене тазобедренного сустава:
-
Индивидуализированный подход: Реабилитация после операции по замене тазобедренного сустава часто включает индивидуально подобранные программы упражнений, которые учитывают возраст, уровень физической активности и общее состояние здоровья пациента. Это позволяет максимально эффективно восстановить функции сустава и улучшить качество жизни.
-
Ранняя активизация: Современные методы реабилитации акцентируют внимание на ранней активизации пациента. Многие больные начинают выполнять легкие упражнения уже на следующий день после операции. Это помогает предотвратить осложнения, такие как тромбообразование, и способствует более быстрому восстановлению подвижности.
-
Психологический аспект: Реабилитация после замены тазобедренного сустава не ограничивается только физическими упражнениями. Психологическая поддержка и мотивация играют важную роль в процессе восстановления. Исследования показывают, что пациенты, получающие психологическую помощь, быстрее восстанавливаются и лучше справляются с болевыми ощущениями и страхами, связанными с движением.

Противопоказания
Эндопротезирование ТБС проводить можно не во всех случаях. Противопоказания к замене сустава делятся на абсолютные (операцию вообще нельзя делать) и относительные (с осторожностью и при определенных условиях).
К относительным противопоказаниям относятся:
- онколозаболевания;
- хроническая соматическая патология;
- печеночная недостаточность;
- избыточный вес (3 степень);
- гормональная остеопатия.
Абсолютный запрет на операцию в случае:
- невозможности самостоятельного передвижения (замена сустава нецелесообразна и только лишь увеличивает риск осложнений ввиду оперативного вмешательства);
- хронической сердечно-сосудистой патологии (сердечная недостаточность и тяжелые сердечные пороки, аритмии), нарушение мозгового кровообращения и декомпенсированная печеночно-почечная недостаточность (высок риск утяжеления состояния);
- заболеваний бронхолегочной системы, которые сопровождаются дыхательной и вентиляционной недостаточностью (астма, эмфизема, бронхоэктазы, пневмосклероз);
- воспалительных процессов в области ТБС (поражение кожи, мышц или костей);
- наличия очагов хронической инфекции, которые необходимо просанировать (кариозные зубы, тонзиллит, хронический гайморит или отит);
- недавно перенесенного сепсиса (3 – 5 лет до возможного вмешательства) – высок риск нагноения эндопротеза;
- множественной аллергии, особенно на лекарственные препарат;
- пареза или паралича ноги, которую необходимо оперировать;
- выраженного остеопороза и недостаточной прочности костной ткани (высоки шансы сломать ногу в районе бедра даже после идеально проведенной операции);
- отсутствия в кости бедра костномозгового канала;
- незрелости скелета;
- острых заболеваний сосудов ног (тромбофлебит или тромбоэмболия).
Виды эндопротезов
Искусственный сустав для замены патологически измененного тазобедренного сустава должен иметь следующие характеристики:
- высокая прочность;
- надежная фиксация;
- отличные функциональные возможности;
- инертность (биосовместимость) к тканям организма.
Искусственный сустав испытывает большую нагрузку, чем естественный, из-за отсутствия хрящей и синовиальной жидкости, которые снижают нагрузку и трение. Поэтому для эндопротезов используют качественные металлические сплавы, прочные полимеры и керамику. Обычно в одном эндопротезе комбинируются эти материалы, наиболее распространено сочетание металла и пластика.
Металлические эндопротезы наиболее прочные и износостойкие, их срок службы достигает 20 лет, в то время как другие виды не превышают 15 лет.
Искусственный сустав состоит из следующих компонентов:
- чашка эндопротеза, заменяющая вертлужную впадину тазовых костей, изготавливается из керамики или металла (иногда используется пластик);
- головка эндопротеза — шарообразная металлическая деталь с полимерным покрытием для плавного скольжения при движении ноги;
- ножка протеза, испытывающая максимальную нагрузку, изготавливается исключительно из металла (заменяет шейку и верхнюю треть бедренной кости).

Эндопротезы по типу эндопротезирования ТБС
Классификация искусственных суставов для эндопротезирования ТБС включает их деление на:
Однополюсные
Операции, при которых заменяются только ножка и головка, а вертлужная впадина остается неизменной, ранее были распространены. Однако из-за плохих функциональных результатов и высокого риска разрушения вертлужной впадины, что может привести к проваливанию протеза в малый таз, такие вмешательства сейчас проводятся крайне редко.
Двухполюсные
Такие эндопротезы называются тотальными и используются при тотальном эндопротезировании ТБС. Во время операции заменяется не только головка и шейка бедра, но и вертлужная впадина (устанавливается чашка эндопротеза). Двухполюсные эндопротезы хорошо закрепляются в тканях кости, максимально адаптированы, что и увеличивает успешность операции и снижает число осложнений. Подходят подобные эндопротезы как для эндопротезирования пожилых пациентов, имеющих остеопороз так и для молодых активных людей.
Виды фиксации имплантантов
Успех хирургического вмешательства зависит не только от выбора эндопротеза, но и от метода его установки. Главная задача эндопротезирования тазобедренного сустава — надежная фиксация имплантата к кости, что обеспечивает пациенту свободу движений после операции.
Существуют различные варианты фиксации протезов:
Цементная
Для подобной установки имплантанта используют специальный биологический клей, так называемый цемент, который после затвердения прочно фиксирует эндопротез к костным тканям. Цемент готовится в процессе операции.
Бесцементная
Фиксация имплантата обеспечивается его уникальной конструкцией. Поверхность эндопротезов содержит мелкие выступы, углубления и отверстия. Со временем костная ткань прорастает через эти элементы, формируя прочную связь с имплантантом.
Гибридная
Смешанная установка имплантанта сочетает цементный и бесцементный способы крепления. Данный вариант предполагает ввинчивание чашки эндопротеза в вертлужную впадину и фиксацию ножки с помощью цемента.
Выбор варианта фиксации эндопротеза обуславливают анатомические особенности кости и костномозгового канала, и, конечно, возраст пациента. Плюсы и минусы имеют и цементная, и бесцементная фиксация:
- высокая температура окружающих тканей при застывании цемента, что повышает риск отторжения имплантанта или его проваливания в тазовую полость;
- с другой стороны, при цементной фиксации сокращаются сроки реабилитации, но применение такой фиксации у пожилых пациентов и при наличии остеопороза ограничено;
- бесцементная фиксация увеличивает сроки реабилитации, но предпочтительна для молодых, так как им может потребоваться замена эндопротеза (реэндопротезирование);
- гибридная фиксация – это золотой стандарт эндопротезирования и подходит как для молодых, так и для пожилых пациентов.
Подготовка и ход операции
Решение о проведении эндопротезирования тазобедренного сустава принимает ортопед совместно с пациентом. Помимо обязательных диагностических процедур — рентгена, МРТ и УЗИ — специалист осматривает нижние конечности для оценки патологии и степени повреждения костных тканей. В ходе обследования выбирается подходящий эндопротез. Также могут быть назначены дополнительные исследования и анализы.
Перед операцией
Пациента госпитализируют за сутки – двое до назначенной даты эндопротезирования. В стационаре назначаются:
- ОАК и ОАМ;
- глюкоза крови;
- биохимический анализ крови;
- анализ на свертываемость крови (тромбоциты, протромбин, протромбиновый индекс, время кровотечения и свертываемости);
- кровь на группу и резус;
- электролиты крови;
- анализы на ВИЧ-инфекцию, сифилис и гепатиты;
- ЭКГ;
- рентгенография легких;
- определение функций дыхания;
- по показаниям консультации других специалистов.
Больного информируют о вероятных осложнениях во время и после операции, берут письменное согласие на операции и проводят инструктаж, как вести себя в процессе оперативного вмешательства и после.
Осмотр анестезиолога включает выбор анестезии, предпочтение отдается спинальной анестезии – «укол в спину» (менее вреден и оптимален для пожилых больных).
Накануне операции разрешается легкий ужин. Утром кожа в области тазобедренного соединения тщательно выбривается, ноги бинтуются эластичными бинтами или надеваются компрессионные чулки. С утра пить и есть пациенту не разрешается.
Ход операции
После доставки пациента в операционную начинается обезболивание и антисептическая обработка области операции. Хирург делает разрез на коже и мышцах длиной до 20 см, вскрывает суставную капсулу и выводит головку бедра в рану. Затем выполняется резекция бедренной кости, включая головку и шейку, что позволяет обнажить костный канал.
Кость подготавливают, придавая ей форму имплантата, который фиксируется в костном канале, чаще всего с использованием цемента. Дрель обрабатывает вертлужную впадину, полностью удаляя суставной хрящ. В подготовленную воронку устанавливают и фиксируют чашку эндопротеза.
На завершающем этапе операции ушивают рассеченные ткани и устанавливают дренаж для отведения отделяемого. В конце накладывают повязку.
Продолжительность операции составляет от 1,5 до 3,5 часов.
Возможные осложнения
Вопрос об осложнениях эндопротезирования тазобедренного сочленения часто интересует больных. Любое оперативное вмешательство несет риск неудачи. Эндопротезирование ТБС очень сложная и обширная операция, и даже при учете противопоказаний, правильно подобранных показаний, соблюдении правил и послеоперационных рекомендаций возможны неблагоприятные результаты.
Все осложнения данного хирургического лечения делятся на 3 группы:
- Во время операции
В данную группу входит развитие кровотечения в ране, аллергия на наркотические средства или нарушение сердечной деятельности, реже тромбоэмболия и перелом костных образований сустава.
- В раннем восстановительном периоде
Возможно возникновение кровотечения из раны, нагноение раны или имплантанта, гематомы прооперированной области, несостоятельности эндопротеза с его отторжением, остеомиелита, анемии или вывих тазобедренного сочленения.
- Отдаленные
Подобные осложнения развиваются после выписки пациента из стационара. К ним относятся вывих эндопротеза, образование грубых рубцов в послеоперационной области, что снижает подвижность в сочленении или расшатывание частей суставного протеза.
Поговорим о ценах
Каждого пациента интересует, платная ли операция и какова цена эндопротезирования. В России доступны следующие варианты хирургического лечения тазобедренного сустава:
- бесплатно, при наличии полиса ОМС (очередь от 6 до 12 месяцев);
- бесплатно по квоте ВМП (высокотехнологичная медицинская помощь) – при выполнении определенных условий;
- платно в государственных или частных медицинских учреждениях.
При выборе искусственного сустава важно учитывать не только стоимость, но и модель, диагноз и возраст пациента. Например, эндопротез для коксартроза дороже, чем для перелома шейки бедренной кости. Операция сложная, и важны качество имплантанта, профессионализм хирурга и его мастерство. Даже самый дорогой эндопротез может привести к негативным последствиям из-за врачебной ошибки.
Специалист подберет подходящую модель имплантанта, поэтому лучше доверить выбор оперирующему врачу. Наиболее востребованные модели производят компании DePuy и Zimmer.
При выборе эндопротеза учитывайте материал компонентов:
- металл/металл – устойчива к износу, срок службы 20 лет и более, подходит для мужчин с активным образом жизни, но не рекомендуется женщинам, планирующим беременность (риск попадания ионов металла к плоду); высокая цена и возможное образование токсичных веществ на поверхностях, поэтому используется редко;
- металл/пластик – недорогой, умеренная токсичность продуктов трения, срок службы до 15 лет; подходит для малоподвижных людей и доступен пенсионерам;
- керамика/керамика – долговечны и безопасны, подходят для любого возраста и пола, но имеют высокую стоимость (могут издавать скрип при движении);
- керамика/пластик – низкая цена, быстрый износ, оптимальны для пожилых мужчин и женщин.
Стоимость эндопротезирования включает цену имплантанта, расходы на операцию и пребывание в стационаре. Минимальная цена эндопротеза DePuy – 400 долларов, Zimmer – 200 долларов. Средняя стоимость операции варьируется от 170000 до 250000 рублей, а с учетом пребывания в больнице может достигать 350000 рублей. Общие финансовые затраты на лечение составят около 400000 рублей.
Реабилитация и жизнь с протезом
Реабилитация после эндопротезирования тазобедренного сустава является важным и длительным процессом, который требует от больного огромного терпения и упорства. Именно от пациента зависит, как будет двигаться нога в будущем и вернется ли он к привычному образу жизни.
После эндопротезирования тазобедренного сустава все проводимые мероприятия направлены на восстановление двигательной активности в прооперированном сочленении и должны начинаться сразу же (после отхождения от наркоза) после хирургического вмешательства. Реабилитация включает:
- раннюю активизацию больного, все мероприятия должны выполняться непрерывно, последовательно и в комплексе;
- лечебную физкультуру;
- дыхательную гимнастику;
- лечебный массаж;
- прием витаминов и минералов, укрепляющих кости и суставы;
- рациональное питание;
- ограничение физических нагрузок и спортивных занятий.
Выделяют 3 периода восстановления:
- ранний послеоперационный, который продолжается до 14 – 15 дней;
- поздний послеоперационный, длится до 3 месяцев;
- отдаленный – от 3 до 6 – 12 месяцев.
Операция: первые сутки
В первые 24 часа после операции пациент находится в палате интенсивной терапии (ПИТ) с контролем жизненно важных показателей и предотвращением осложнений. Назначаются антибиотики и коагулянты, ноги бинтуются эластичными бинтами для предотвращения застоя крови. Смена повязки и удаление мочевого катетера проводятся на следующий день. Первые физические упражнения начинаются сразу после выхода из наркоза:
- шевеление пальцами ног – сгибание и разгибание;
- сгибание и разгибание стопы в голеностопном суставе (примерно 6 подходов по несколько минут в час, пока стопа не начнет уставать);
- вращение стопой прооперированной ноги 5 раз в одну сторону и 5 раз в другую;
- движения здоровой ногой и руками без ограничений;
- легкое сгибание колена прооперированной ноги (скольжение стопой по простыне);
- поочередное напряжение ягодичных мышц;
- поочередный подъем выпрямленных ног по 10 раз.
Все упражнения должны сочетаться с дыхательной гимнастикой для профилактики застоя в легких: при напряжении мышц – глубокий вдох, при расслаблении – плавный выдох.
Садиться и ходить в первые сутки запрещено. Разрешено только полулежа с подушкой между ног.
При горизонтальном положении, особенно при сопутствующих заболеваниях сердца или легких, проводится профилактика пролежней (перемена положения тела, массаж кожи над костными выступами, регулярная смена постельного белья, обработка камфорой на спирту).
Вторые – десятые сутки
На вторые сутки пациента переводят в общую палату и расширяется двигательный режим. Присаживаться в постели можно пробовать уже на 2 день после операции, желательно с помощью медперсонала. При попытке сесть нужно помогать себе руками, а затем спустить ноги с кровати. Важно сидеть, откинувшись назад, подложив за спину валик. Также следует помнить о главном правиле: угол сгибания в тазобедренном сочленении не должен превышать 90 градусов, то есть ТБС не должен переразгибаться, что чревато вывихом имплантанта или повреждением его составляющих. Для соблюдения этого правила необходимо просто следить за тем, чтобы ТБС был выше коленного.
Делать первые шаги врачи разрешают на вторые – третьи сутки. Пациент должен быть готов к боли, возникающей в первые дни после операции эндопротезирования тазобедренного сустава. Первые шаги также осуществляется при поддержке медперсонала. Больной должен быть обеспечен специальной рамкой (ходунками) или костылями. Ходьба без костылей возможна только через полтора – 3 месяца после операции.
При переходе в положение стоя нужно соблюдать определенные правила:
- сначала свешивают вниз прооперированную конечность с помощью рук и здоровой ноги;
- опираясь на здоровую ногу с помощью костылей пытаться встать;
- прооперированная нога должна быть в подвешенном виде, запрещаются любая попытка опереться на нее всем весом на протяжении месяца.
Если период восстановления протекает удовлетворительно, то через месяц разрешается использовать вместо костылей трость как средство для опоры. Категорически запрещается опираться на больную ногу первый месяц после хирургического вмешательства.
Рекомендуемые упражнения (упираясь руками на спинку кровати, стоя к ней лицом):
- поочередно сгибать в колене и приподнимать то одну, ту другую ногу – имитация ходьбы на месте, но с опорой на спинку кровати;
- стоя на здоровой ноге, отводить в сторону и приводить в исходное положение прооперированную конечность;
- стоя на здоровой ноге медленно и плавно отводить больную ногу назад (не переусердствовать) – разгибание тазобедренное сочленение.
Переворачиваться в постели на живот разрешается с 5 – 8 суток, причем ноги должны быть несколько разведены и с помощью подушки между бедер.
Интенсивность нагрузок и расширение объема движений должно увеличивают постепенно. Переход от одного типа упражнений к другому не должен производится ранее 5 дней.
Как только пациент начал уверенно вставать с кровати, садится и проходить на костылях более 15 минут трижды в день, включают тренировки на велотренажере (по 10 минут один – два раза в день) и начинают учить ходить по лестнице.
При подъеме сначала на ступеньку ставится здоровая нога, потом к ней осторожно подставляют прооперированную. При спуске на нижнюю ступеньку переносят костыли, затем прооперированную конечность, а потом здоровую.
Отдаленный период реабилитации
Заключительный этап реабилитации начинается через три месяца после операции и может длиться до полугода и более.
Вот комплекс упражнений для выполнения дома:
- Лягте на спину, поочередно сгибайте и подтягивайте правую и левую ногу к животу, имитируя движение на велосипеде.
- Лягте на здоровый бок с подушкой между бедрами, поднимайте прооперированную ногу и удерживайте её в этом положении.
- Лягте на живот, сгибайте и разгибайте ноги в коленях.
- Лягте на живот, поднимите прямую ногу и отведите её назад, затем опустите и повторите с другой ногой.
- Выполняйте полуприседания из положения стоя, опираясь на спинку стула или кровати.
- Лежа на спине, поочередно сгибайте ноги в коленях, не отрывая стопы от пола.
- Лежа на спине, поочередно отводите одну и другую ногу в сторону, скользя по полу.
- Положите подушку под колени и поочередно разгибайте ноги в коленных суставах.
- Стоя, опираясь на спинку стула, поднимайте прооперированную ногу вперед, затем отводите в сторону и назад.
Подготовка квартиры
Во избежание возможных трудностей после выписки больного из стационара, следует подготовить квартиру:
- Полы
Убрать все ковры, чтобы предотвратить цепляние за них ногами или костылями.
- Стены
Разместить специальные поручни в местах повышенной опасности: в ванной комнате и туалете, на кухне, рядом с постелью.
- Кровать
По возможности приобрести медицинскую кровать, у которой можно поменять высоту. На ней не только удобно отдыхать, но и легче садиться и вставать с постели.
- Ванная комната
Мыться в ванне или принимать душ желательно сидя, либо положив на края ванны специальную доску, либо поставить в душевую кабину стул с нескользящими ножками. На стене у ванны закрепить поручень для облегчения процесса вставания и приседания в ванне.
- Туалет
Больной должен помнить о правиле – угол сгибания в ТБС не должен превышать 90 градусов. Но стандартная высота унитаза не позволяет соблюсти это правило, поэтому на унитаз укладывают либо надувной круг, либо специальную насадку. Также на стенах рядом с унитазом устанавливаются поручни, чтобы облегчить приседание и вставание.
Что можно и что запрещается
После хирургического вмешательства строго запрещается:
- садиться на низкие поверхности (стулья, кресла, унитазы);
- скрещивать ноги, находясь на боку или спине;
- выполнять резкие повороты туловища при фиксированных ногах и тазе (в стороны или назад) — сначала нужно переставить ноги;
- лежать на боку без валика между коленями;
- сидеть, скрестив ноги или положив одну ногу на другую;
- оставаться в сидячем положении более 40 минут.
После эндопротезирования разрешается:
- отдыхать на спине до четырех раз в день;
- одеваться только сидя, чулки, носки и обувь надевать с помощью близких;
- при сидении разводить стопы на 20 см;
- заниматься простыми домашними делами: готовить, протирать пыль, мыть посуду;
- самостоятельно передвигаться (без опоры) через 4-6 месяцев.
Вопрос – ответ
Ввиду того, что у больного после установки имплантанта двигательная активность снижена, следует следить за калорийностью питания, чтобы предупредить увеличение веса, что замедляет восстановление пациента. Следует отказаться от жирных и жареных блюд, сдобной выпечки и кондитерских изделий, маринадов, копченостей и приправ. Необходимо расширить рацион за счет свежих и запеченных фруктов и овощей Нежирных сортов мяса (говядина, телятина, курица) и рыбы. Строгий запрет на алкоголь, крепкий чай и кофе.
Если послеоперационный период протекал без осложнений, то выписку из стационара осуществляют на 10 – 14 сутки, сразу после снятия швов.
Дренаж удаляют после прекращения оттока отделяемого, как правило, это происходит на 2 – 3 сутки.
Необходимо пройти осмотр у оперирующего врача и убедиться, что с эндопротезом все в порядке. Если нет осложнений, следует обратиться к неврологу, возможно боли связаны с поясничным остеохондрозом.
Нет. Врачи не рекомендует операцию лицам моложе 45 лет. Во-первых, это связано с ограниченной эксплуатацией имплантанта (максиму до 25 лет), а, во-вторых, у молодых пациентов эндопротез изнашивается быстрее из-за физической активности.
Да, возможна, но производится крайне редко и по жизненным показаниям (чаще после травмы). Двойное эндопротезирование увеличивает вероятность развития послеоперационных осложнений и утяжеляет течение восстановительного периода.
Рентгенологическое исследование проводится через 3 месяца после имплантации эндопротеза с целью определения состояния фиксации имплантанта и костных структур.
Где лучше пройти восстановление – дома или в клинике?
После операции по замене тазобедренного сустава реабилитация необходима не только на начальном этапе, но и позже под контролем ортопеда и инструктора по лечебной физкультуре. На поздних стадиях восстановления существует риск переоценки своих сил, когда пациент нагружает сустав больше, чем он может выдержать. Это может привести к вывиху эндопротеза и другим осложнениям. Такие ситуации часто возникают, когда человек, почувствовав улучшение, игнорирует ограничения. Однако надежное соединение протеза с костной и мышечной тканями происходит не ранее чем через 3-4 месяца, что может вызвать нежелательные последствия.
Рекомендуется как можно дольше оставаться под наблюдением специалистов, которые помогут подобрать оптимальный уровень физических нагрузок, учитывая динамику восстановления и индивидуальные особенности пациента. Они будут вносить изменения в программу реабилитации, корректируя нагрузки и следя за правильностью выполнения упражнений. Инструктор и лечащий врач обеспечат, чтобы восстановление проходило без осложнений, предоставляя необходимые профилактические меры.
Пациент должен строго следовать индивидуальной программе, разработанной квалифицированным специалистом. Эта программа составляется в соответствии с стандартами эндопротезирования и учитывает конкретные медицинские показания.
Очередность, сроки и главные особенности этапов
| Послеоперационные этапы | Интервалы по периодам | Постоперационный характер | Режим двигательной активности |
| Ранняя фаза | с 1 по 7 сутки включительно | острая реактивно-воспалительная реакция | ранний щадящий |
| с 8 по 14 день | эпителизация, сокращение, заживление раны | облегченно-тонизирующий | |
| Поздний этап | с 15 сут. по 6 неделю | начало ремоделирования: преобладание костной резорбции | первичный восстановительный |
| с 7-ой по 10 нед. | доминирование процессов обновления твердых тканей | поздний восстановительный | |
| с 11 недели до истечения 3-4 месяцев со дня операции | завершение костной репарации, адаптированной к новым условиям | адаптационный |
Хирурги-ортопеды настоятельно советуют 3 недели после операции проходить лечебно-восстановительный этап в ортопедическом отделении хирургического стационара, затем примерно столько же – в специализированном реабилитационном центре. После этого для закрепления полученных результатов пройти курс оздоровления в учреждении курортно-санаторного типа, специализирующегося в профиле лечебно-профилактического лечения опорно-двигательной системы.
Физическая реабилитация на раннем этапе
Из таблицы видно, что восстановление после операции по замене тазобедренного сустава занимает в среднем 3–4 месяца. У пациентов с осложнениями этот срок может увеличиться до 6–12 месяцев. Рассмотрим начальную фазу реабилитации подробнее.
Цели и задачи
Принципы восстановления после операции на тазобедренных суставах в стартовый период в основном основываются на использовании сбалансированной кинезотерапии, щадящих статических упражнений, миостимулирующих процедур физиотерапии. Кроме того, пациент получает грамотную медикаментозную помощь, включающую антибиотикотерапию, введение сосудистых препаратов, антисептическую обработку раны. Благодаря соразмеренной и целенаправленной ЛФК, адекватному лечению посредством медикаментов достигается:
- стимуляция кровообращения в нижних конечностях;
- ликвидация воспаления, отеков, болезненного синдрома;
- увеличение мышечной силы и объема движений в проблемной области;
- коррекция статики позвоночных отделов;
- профилактика послеоперационных негативных реакций (тромбоза, инфекций и пр.) и выработка стойкого иммунитета против всех возможных последствий.
Данный период обеспечивает реализацию одной из главнейших целей – раннюю активизацию прооперированного пациента. Врач-реабилиотолог, инструктор-методист по ЛФК должны обучить человека всем нормам физического поведения, уверенного пользования вспомогательными средствами для передвижения; помочь выработать правильный стереотип ходьбы и принятия положения «сидя», подъема и спуска по лестнице. Также в их обязанности входит предупреждение больного обо всех видах двигательной активности, которые строго противопоказаны на данном отрезке времени.
Физический режим
С первых дней после операции рекомендуется выполнять следующие упражнения:
- диафрагмальное дыхание;
- активные движения здоровой конечности и сгибание-разгибание голеностопного сустава на прооперированной ноге до легкой усталости в мышцах голени;
- изометрические упражнения для укрепления ягодичных, бедренных и икроножных мышц;
- приподнимание таза, опираясь на локти и здоровую ногу, чтобы избежать нарушения кровообращения и некроза кожи из-за длительного лежания;
- начиная со второго-третьего дня, выполнять индивидуальные пассивно-активные тренировки на прооперированной ноге до 6 раз в день по 15 минут (подъем прямой ноги, скольжение стопы по кровати с подтягиванием ног к себе, сгибание колена не более чем на 90 градусов);
- специальные упражнения для укрепления приводящих и отводящих мышц, а также мышц-разгибателей бедра (например, «Хула-хула», тест Томаса и другие).
Через два дня после операции пациенту разрешается садиться (не более 15-20 минут). Врач назначит дополнительные упражнения в положении сидя, такие как разгибание ноги в колене с удерживанием на 5 секунд (по 10 подходов 5-6 раз в день). С третьего дня пациент начинает вставать, стоять и передвигаться на костылях, не нагружая прооперированную сторону. Первоначальная длительность ходьбы составляет 5 минут, но это время постепенно увеличивается до трех раз в день по 30 минут.
Опору на ногу вводят осторожно, начиная с легкого прикосновения ступни к полу и постепенно увеличивая нагрузку. Освоив положение «стоя», пациент под руководством врача-методиста будет учиться выполнять:
- отведение прямой ноги в боковом и заднем направлениях, держась за спинку кровати, стула или ходунков, избегая боли;
- сгибание колена с подтягиванием пятки к ягодицам, напрягая ягодичные мышцы;
- контролируемый перенос веса с одной ноги на другую, а также движения из стороны в сторону и другие.
Меры предосторожности
Вы уже знаете, сколько длится реабилитация после замены тазобедренного сустава костно-мышечной системы, и что на ранних порах опорно-силовой каркас тела слишком слаб. Поэтому во избежание смещения функциональных компонентов эндопротеза (вывиха) или нестабильности в местах крепления искусственного ТБС строго следуйте нижеизложенной инструкции.
- Не превышайте амплитуду сгибания бедра больше 90 градусов, тем более с его внутренним вращением и приведением.
- Нельзя давать полную осевую нагрузку на протезированный сегмент. Это опасно расшатыванием имплантата.
- Не садитесь на стулья, диваны, кровати с низко расположенными поверхностями. Соответствующая мебель должна быть достаточно высокой.
- Избегайте энергичных и форсированных движений в суставе как в момент самообслуживания, так и во время восстановительной лечебной физкультуры. Забудьте о положении «нога за ногу», эта поза под категорическим запретом минимум 4 месяца!
- На занятиях, направленных на восстановление тазобедренного сустава после операции по тотальной его замене, внимательно следите за тем, чтобы ноги не приближались друг к другу и не пересекались.
- Не принимайте никаких лекарств, оказывающих анальгезирующий эффект, непосредственно перед ЛФК или во время тренировок. Они мощно подавляют болевую чувствительность, из-за чего теряется контроль над собственными ощущениями при физических нагрузках, что может сильно навредить прооперированной ноге.
- Не ложитесь на проблемный бок ни во время сна, ни в момент обычного отдыха. Отдыхайте на здоровой стороне, используя валик или маленькую подушечку, располагая их между двумя конечностями. Они уберегут от внезапного неудачного движения, которое способно нарушить конгруэнтность суставных элементов эндопротеза. Спать предпочтительнее первое время на спине, при этом тоже не забывайте класть между ног разграничительную подушку.
Сколько будет длиться реабилитация раннего цикла после проведенной замены тазобедренного сустава, решается только врачом в индивидуальном порядке. Если все цели и задачи достигнуты в полном объеме, самочувствие удовлетворяет срокам, восстановление продвигается по плану, то пациента переводят на следующий этап – самый продолжительный и не менее ответственный.
Система восстановления на поздней стадии
Прошло три недели после операции по замене тазобедренного сустава, и реабилитация становится более разнообразной и интенсивной. Специалист добавляет к курсу физиотерапии, включающему электромиостимуляцию и ультразвук, новые процедуры для улучшения микроциркуляции и восстановления костной ткани:
- электрофорез с кальцием или бишофитом;
- инфракрасная лазерная терапия;
- бальнеологическое лечение;
- иглорефлексотерапия;
- парафинотерапия и аппликации с озокеритом;
- массаж поясницы и здоровой ноги.
Лечебная физкультура теперь включает больше динамических упражнений, тренировок с сопротивлением и занятий с дополнительным весом. Под контролем методиста пациент выполняет комплекс ЛФК на специализированных тренажерах и использует спортивные аксессуары: резиновую ленту, легкие утяжелители, степ-платформы и блок-снаряды.
Основные цели позднего периода
Основополагающими целями на данном этапе является физическая разработка нижней конечности до воспроизведения в ней полноценной функциональности, работа над походкой и осанкой, совершенствование связочно-мышечного центра. Базу мероприятий по реализации поставленных задач составляет снова кинезотерапия. Физиолечение не отменяется, после замены тазобедренных суставов в реабилитации ему отводится не менее значимое место. Итак, сейчас все лечебно-восстановительные меры направлены на:
- максимально возможное расширение двигательно-опорных функций конечности, достижение абсолютной стабильности ТБС и полного объема движений;
- регуляцию до нормы мышечного тонуса, повышение выносливости мышц;
- отработку симметричной опорно-кинематической работы обеих ног;
- исправление приспособленческих привычек при передвижении, которым больному вынужденно приходилось следовать до и после операционного вмешательства из-за двигательной несостоятельности и боязни испытать боль.
Как и прежде, инструктор-реабилитолог работает с подопечным над его адаптацией к новому образу жизни, над выработкой устойчивых манер движений, которые он будет использовать при самообслуживании, при выполнении домашней работы, а также за пределами дома.
Важно уяснить, что моментально и само по себе после сложнейшей операции на костно-мышечном аппарате эффект не произойдет. На то, как будет протекать и сколько продлится реабилитация после замены тазобедренного сустав, существенно будет влиять в первую очередь адекватность вида, частоты, интенсивности и продолжительности ежедневных физнагрузок, даваемых на сустав. На эффективность и приближение сроков выздоровления влияет исполнительность пациента в отношении врачебных указаний, преодоление собственной лени, слабости и страха.
Внимание! Важно понимать, что ТБС заменен на искусственный орган. Да, это – орган-аналог, совпадающий с конфигурационными и функциональными параметрами анатомо-физиологической единицы, но он в любом случае не является биологически родным элементом. Чтобы «новая» часть опорно-двигательного аппарата стала неразрывным звеном единой локомоторной цепи, гармонично согласованной со всеми анатомическими структурами, что является достаточно сложным процессом, необходимо время и терапевтически грамотное, целенаправленное воздействие на протезированную ногу.
Пешие прогулки теперь увеличивают по продолжительности до 60 минут, по частоте – до 4 раз в день. Спустя 1,5-2 месяца, возможно, немного раньше или позже, наблюдающий врач отменит использование костылей, разрешив пользоваться при передвижении тростью. Трость используют до того момента, пока не подтвердится полное восстановление прооперированного отдела. Обычно ее отменяют и разрешают обходиться вообще без поддержки в промежутке между 13 и 17 неделью.
Базовый комплекс поздней ЛФК
Количество повторений одного типа упражнений — 6-10 раз, цикл выполнения комплекса — 2-3 раза в день.
- Отведение тазобедренного сустава с сопротивлением в положении «лежа на спине» и «стоя» с резиновым жгутом или эластичным тросом.
- Сжатие мяча между коленями.
- Лежа на спине, поочередное сгибание ног в коленях, пятки на поверхности.
- Лежа на животе, согнуть ногу в колене и дотянуться стопой до ягодиц.
- Лечь на твердую поверхность животом вниз. Поднять одну ногу от пола (без резких движений) и удерживать, напрягая ягодичные мышцы. Зафиксировать на 5 секунд, затем плавно опустить. Повторить для другой ноги.
- Выполнить мостик: лежа на спине, ноги согнуты в коленях под прямым углом, ступни на полу. Поднять таз вверх, задержаться на 3-5 секунд, затем аккуратно вернуться в исходное положение.
- Имитировать езду на велосипеде, сидя на кушетке или диване, вытянуть ноги вперед и начать имитировать движение, как будто крутите педали.
Перед началом упражнений проконсультируйтесь с врачом, чтобы убедиться в отсутствии противопоказаний.
Реабилитация после замены тазобедренного сустава включает велотренировки и аквагимнастику. Плавание стилем «кроль на груди» будет полезным. Важно постепенно увеличивать интенсивность и продолжительность занятий. На 3, 6 и 12 месяцах необходимо проходить контрольное обследование в поликлинике.
Еще один важный вопрос для тех, кто прошел эндопротезирование тазобедренного сустава: когда можно возобновить интимную жизнь? Сексом заниматься не рекомендуется, пока искусственный сустав не будет надежно зафиксирован в костных структурах и не свяжется с мышцами и связками. Это возможно через 90-120 дней после операции при условии успешного восстановления.
Реабилитация после эндопротезирования тазобедренного сустава
Реабилитация после замены ТБС делится на ранний и поздний послеоперационные периоды, у которых разные задачи и степени нагрузки на больную конечность. Восстановление каждого больного проходит индивидуально и определяется многими факторами.
Восстановление в ранний послеоперационный период
Цели начального этапа:
- Предотвратить послеоперационные осложнения
- Освоить упражнения в положении лежа
- Научиться правильно садиться и вставать
- Овладеть навыками ходьбы с костылями
Борьба с возможными осложнениями
Основные заботы, приходящиеся на ранний период после замены сустава:
- Забота о правильном положении больной ноги
- Уменьшение боли и отечности
- Перевязка раны
- Поддержание щадящей диеты
- Профилактика тромбообразования
Требования к положению ног и движениям
- Первые дни разрешается спать только на спине
- Для того чтобы ноги больного не сближались на недопустимое расстояние или перекрещивались, между ног помещают клиновидную подушку или валик
- Переворот на здоровый бок можно осуществить уже через восемь часов после операции, попросив помочь медсестру или няню. Ноги при этом нужно согнуть в коленях, прижимая ими и голеностопными суставами валик
- Амплитуда сгибания больной ноги в колене не должна превышать 90 °
- Резкие повороты ног, вращения ТБС недопустимы
Уменьшение боли и отечности
Избежать боли после операции не удается никому. Проходит анестезия — и начинаются неизбежные болевые приступы, сопровождающиеся также отеками. Терпеть это и без того обессиленному больному трудно, и на помощь приходят:
- Обезболивающая терапия
- Дренаж скапливающейся жидкости в суставе:
- в полость сустава вставляется дренажная трубка, выходящая на поверхность
- трубка вынимается, как только в полости перестает скапливаться экссудат
- Обкладывание больной зоны льдом
- Если боль сопровождается инфекционным процессом, то следует применять антибиотики
Перевязки раны
- Первая перевязка обычно проводится на второй день после операции
- Периодичность последующих перевязок определяется хирургом, с частотой — не реже одной в два-три дня
- Швы удаляют через 10 — 14 дней:
- удаление ниток может произойти и раньше при удовлетворительном состоянии раны
- рассасывающиеся нитей удалять не надо
Прием пищи и воды
После того как больной приходит в себя, у него может быть жажда и аппетит. Это реакция на наркоз. Но немного попить и съесть чуть-чуть сухариков можно только через 6 часов после операции .Обычный прием пищи разрешен на следующий день.
Первые дни необходимо держать диету, в которую включены:
- Мясной бульон, слабо подсоленный, с протертым мясом
- Каша овсяная, картофельное пюре
- Молочнокислые продукты
- Фруктовый кисель, несладкий чай
Затем назначается обычное питание либо привычная диета, соответствующая хроническим заболеваниям больного.
Профилактика тромбообразования
После операции сворачиваемость крови всегда увеличивается — это естественная реакция организма, направленная на ускорение заживления раны. Поэтому в этот период всегда есть угроза тромбоза, а если пациент еще и имеет в анамнезе венозную недостаточность, то риск увеличивается вдвойне.
Для профилактики тромбоза применяются такие меры:
- Перевязка нижних конечностей эластичным бинтом
- Прием гепарина, варфарина и других антикоагулянтов
- Специальные упражнения для конечностей
Режимы нагрузки на оперированную сторону
- При цементном методе фиксации:
- начальные нагрузки на прооперированную ногу вводятся в ранний реабилитационный период, в первые дни после операции
- полные нагрузки допускаются позже
- При бесцементном методе фиксации:
- 10-15% от полной нагрузки — через 7-10 дней
- 50% нагрузки — на 21-й день
- полная нагрузка — через два месяца
- Особые клинические ситуации:
- Инсульт, заболевания внутренних органов, онкологические патологии, глубокая старость и др. — в этих случаях лечебную физкультуру следует начинать как можно раньше после операции, в режиме полной нагрузки.
- При острой боли:
- рекомендуется ограниченная нагрузка на любом этапе реабилитации
Искусственный сустав обеспечивает хорошую подвижность, но требует «привязки» к мышцам через активную реабилитацию, которая укрепляет мышцы.
Пассивные упражнения на механических тренажерах после замены тазобедренного сустава используются для предотвращения мышечных контрактур, но не для укрепления мышц. Они не заменят лечебную физкультуру, которую необходимо выполнять самостоятельно для полного восстановления.
Ранние послеоперационные упражнения
Цели ЛФК в ранний послеоперационный период
После замены тазобедренного сустава в самом начале реабилитации ставятся такие цели:
- Предупредить кровяной застой, ускорить заживление раны и уменьшить отечность
- Восстановить опорную функцию больной ноги и полную амплитуду движений
ЛФК в течении первых двух — трех недель выполняется, лежа в постели. Но вставать на ноги нужно буквально уже на второй день
Комплекс начальной гимнастики очень прост, но здесь имеются определенные требования:
- Упражнения выполняются часто в течение всего дня:
- интенсивность — до пяти-шести раз в час по несколько минут (получается в среднем в час на лечебную гимнастику уходит 15 — 20 минут)
- Характер и темп упражнений — плавный и медленный
- Все упражнения сочетаются с дыханием, приблизительно по такой схеме:
- при мышечном напряжении вдыхаем
- при расслаблении выдыхаем
В комплекс включены упражнения для икроножных, бедренных и ягодичных мышц обеих конечностей.
В первый послеоперационный день:
- Сжимание и разжимание пальцев на обеих ногах
На второй день после операции:
- Статические упражнения:
- Прижимание обратной стороны колена в течение пяти-семи секунд к кровати с последующим расслаблением — таким образом происходит тренировка бедренных мышц
- Аналогичное прижимание пяток — тренируются мышцы голени и задние мышцы бедра
- Скольжение больной ногой в сторону и обратно, без отрыва от поверхности кровати
- Скольжение со сгибанием ноги:
- Скользим больной ногой по простыне, сгибая ногу в суставах не более, чем на 90 °
- Возвращаем таким же образом ногу в исходное положение (Вначале можно облегчить себе задачу при помощи эластичной ленты или обычного полотенца)
- Выпрямление с подъемом
- Это упражнение выполняется при помощи валика высотой не более 10 — 12 см, подложенного под колено
- Медленно напрягая бедренную мышцу, выпрямляем ногу и удерживаем ее в таком положении пять шесть секунд. Затем так же медленно опускаем ее
Данные упражнения необходимо чередовать друг с другом:
В один час делаем одно, во второй — другое
и т. д.
Как правильно садиться
Осторожно садиться можно на второй день. Как это сделать?
- Опирайтесь на локти или держитесь за раму кровати.
- Садитесь с той стороны, где здоровая нога: сначала опустите её на пол, затем подтяните оперированную (можно использовать эластичный бинт).
- Обязательно используйте валик между ногами.
- Ноги предварительно забинтуйте эластичными бинтами.
- При посадке сохраняйте прямое положение тела и не выворачивайте стопу наружу.
Со второго дня начинается механотерапия тазобедренного сустава.
Период хождения после замены ТБС
Его можно также назвать «хождением по мукам»: слишком мало еще прошло времени после операции, рана еще болит, а врач, несмотря на боли, уже приказывает встать на костыли буквально на следующий день. И это не каприз хирурга:
Чем раньше вы начнете ходить, тем менее вероятно развитие контрактур и больше шансов для восстановления полного объема движений
Все сложности ходьбы на костылях подробно описаны в нашей статье Реабилитация после эндопротезирования коленного сустава, поэтому остановимся лишь на нагрузках и на ходьбе на костылях по лестнице
Нагрузка на больную ногу
- На протяжении первой послеоперационной недели нужно лишь касаться ногой пола
- Затем переходим к 20% -й нагрузке на больную ногу: это равноценно переносу на нее собственного веса без веса всего тела, то есть стоим на ноге без опоры на нее
Увеличение нагрузки с доведением ее до половины должно проводиться для каждого больного индивидуально: Если боли и отеки в ноге не прошли, то увеличение нагрузки преждевременно. О чем говорят длительные боли и отечность
Не проходящие долго боли и не спадающая отечность могут быть признаками послеоперационного осложнения, вывиха протеза, злоупотребления ходьбой или неправильно проводимой лечебной гимнастики
В любом случае в причинах должен разобраться хирург.
Ходьба на костылях по лестнице
Методика хождения определяется направлением движения — вверх или вниз:
- При подъеме вверх по лестнице начинают движение с неоперированной конечности:
- Опираемся на костыли и переносим на ступеньку здоровую ногу
- Отталкиваемся костылями и переносим вес тела на нее
- Подтягиваем оперированную ногу, одновременно переставляя костыли на верхнюю ступеньку, либо переносим костыли вслед за больной ногой
- При спуске с лестницы все движения происходят в обратной последовательности:
- Вначале переносятся на нижнюю ступеньку костыли
- Опираясь на костыли, ставим вниз без упора больную ногу
- Переносим на ту же ступень здоровую ногу и опираемся на нее
Ходьбу на костылях по лестнице можно начинать после того, как освоены упражнения для больной ноги в положении стоя
ЛФК на десятый день после операции
Упражнения в положении стоя
- При выполнении их необходимо держаться за поручни, спинку кровати или стула
- Каждое упражнение необходимо повторять до 15 раз до 10 раз в день
- Примеры упражнений:
- Отведение оперированной ноги вперед, в сторону, назад на 20 — 30 см
- Подъем ноги с согнутым коленом на небольшую высоту
Упражнения в горизонтальном положении
- Повторение изометрических упражнений с прижиманием мышц голени, разгибателей колена и ягодичных мышц к полу:
- Статическое напряжение достигается за счет напряжения мышц живота и вытягивания носочков к себе
- Изометрическая релаксация происходит при расслаблении
- Сгибание и отведение больной ноги в сторону с использованием метода скольжения
- Подъем больной ноги под углом до 90° с удерживанием на весу и медленным опусканием
- Сгибание и разгибание ног в положении лежа на животе
Этот комплекс лечебной физкультуры можно продолжать выполнять дома.
Поздняя реабилитация тазобедренного сустава
И вот, после операции прошло уже два месяца, однако ТБС еще довольно скован, и ступаете вы на оперированную ногу неуверенно. Это значит — полного восстановления не произошло и нужно продолжать реабилитацию:
- Дома выполнять предыдущие упражнения плюс гимнастику с опорой на больную ногу
- Заниматься на тренажерах
Психологическая поддержка в процессе реабилитации
Реабилитация после операции по замене тазобедренного сустава — это не только физический, но и психологический процесс. Психологическая поддержка играет ключевую роль в успешном восстановлении пациента. После хирургического вмешательства многие люди сталкиваются с различными эмоциональными трудностями, такими как страх, тревога, депрессия и чувство изоляции. Эти чувства могут значительно повлиять на мотивацию пациента к выполнению реабилитационных упражнений и соблюдению рекомендаций врачей.
Одним из первых шагов в обеспечении психологической поддержки является информирование пациента о процессе реабилитации. Понимание того, что ожидает человека в ближайшие недели и месяцы, может снизить уровень тревожности. Важно объяснить, что восстановление — это постепенный процесс, который требует времени и терпения. Пациенты должны знать, что нормальные ощущения, такие как боль и дискомфорт, могут возникать в процессе восстановления, и это не всегда является признаком осложнений.
Кроме того, важно создать поддерживающую атмосферу как в медицинском учреждении, так и дома. Семья и друзья могут сыграть важную роль в процессе реабилитации, оказывая эмоциональную поддержку и помогая пациенту справляться с трудностями. Регулярные беседы, участие в реабилитационных занятиях и простое присутствие рядом могут значительно улучшить психологическое состояние пациента.
Психотерапия и консультации с психологом также могут быть полезными. Специалисты могут помочь пациентам справиться с негативными эмоциями, развить позитивное мышление и научиться справляться со стрессом. Группы поддержки, где пациенты могут делиться своими переживаниями и получать советы от людей, которые прошли через аналогичные испытания, также могут оказать положительное влияние на эмоциональное состояние.
Важно также учитывать, что физическая активность и реабилитационные упражнения способствуют улучшению не только физического состояния, но и психоэмоционального фона. Участие в регулярных занятиях, даже на начальных этапах восстановления, может повысить уровень эндорфинов, что способствует улучшению настроения и снижению уровня стресса.
В заключение, психологическая поддержка является неотъемлемой частью реабилитации после операции по замене тазобедренного сустава. Она помогает пациентам справляться с эмоциональными трудностями, повышает мотивацию и способствует более быстрому и успешному восстановлению. Важно помнить, что каждый пациент уникален, и подход к его психологической поддержке должен быть индивидуальным, учитывающим его личные потребности и обстоятельства.
Вопрос-ответ
Когда можно наступать на ногу после эндопротезирования тазобедренного сустава?
В большинстве случаев вставать и делать первые шаги разрешается уже на следующий день после операции, но только под наблюдением медицинского персонала. Важно использовать костыли или ходунки, чтобы не перегрузить прооперированный сустав в ранний период реабилитации.
Сколько нужно ходить с палочкой после эндопротезирования тазобедренного сустава?
Через 1,5-2 месяца, если процесс восстановления протекает без осложнений, пациент обычно переходит на трость, а через 1-2 недели отказывается и от нее. Лицам преклонного возраста может понадобиться больше времени для адаптации. Но в любом случае через полгода все пациенты должны отказаться от трости.
Советы
СОВЕТ №1
Начните реабилитацию как можно раньше. Чем быстрее вы начнете выполнять рекомендованные упражнения, тем быстрее восстановится подвижность и сила в суставе. Обсудите с врачом и физиотерапевтом план реабилитации, чтобы избежать осложнений и ускорить процесс восстановления.
СОВЕТ №2
Следите за своим прогрессом. Ведите дневник, в котором будете записывать свои достижения и ощущения во время реабилитации. Это поможет вам отслеживать улучшения и мотивировать себя продолжать занятия, а также даст возможность врачу корректировать программу реабилитации при необходимости.
СОВЕТ №3
Не забывайте о правильном питании. Убедитесь, что ваш рацион богат белками, витаминами и минералами, необходимыми для восстановления тканей. Обратите внимание на продукты, содержащие кальций и витамин D, которые способствуют укреплению костей и суставов.
СОВЕТ №4
Обратитесь за поддержкой к близким и профессионалам. Реабилитация может быть эмоционально сложной, поэтому важно иметь поддержку. Не стесняйтесь обращаться за помощью к родным, друзьям или психологам, а также участвовать в группах поддержки для людей, перенесших подобные операции.